01. タイムラプス培養
タイムラプス培養は、胚の発育過程を24時間体制で自動撮影し、最適な胚を選別する技術です。この技術の導入により、従来の方法では見ることができなかった微細な胚の発育過程を確認することができ、より良い胚を見分けることができます。
タイムラプス培養の仕組みとメリット
タイムラプス培養器はカメラが内蔵されており、受精卵を一定間隔で自動撮影し観察を行います。胚がどのように成長していくのかを分単位で観察できるため、発育が良好な胚を選びやすくなります。従来の方法では、胚を数時間おきに外に取り出して観察していたため、その度に胚にストレスを与えていました。しかし、タイムラプス培養では、胚を外に取り出すことなく、培養環境の中で観察を続けることができ、胚への負担を減らします。胚へのダメージを軽減し、最適な胚を選ぶことができるため、妊娠率が向上し、治療の成功率を高めることが期待できます。
02. ERA(子宮内膜着床能検査)検査
ERA(Endometrial Receptivity Analysis)検査(エラ検査)は、子宮内膜においていつ胚を受け入れる準備が最も整っているかを調べるための検査です。子宮内膜のいわゆる「着床の窓」がいつ開いているかを知ることで、最適な胚移植の日にちが分かり、より高い着床率が期待できます。
ERA検査の特徴と必要性
着床の窓(着床しやすい時期)は人によって異なり、約37%の人において着床の窓がずれていると言われています。ERA検査は、子宮内膜の細胞を採取し、その遺伝子情報を解析することで、胚が着床しやすいタイミングを特定します。この検査により、無駄な胚移植を避けることができ、最も着床しやすいタイミングで胚移植を行うことができます。胚移植を行っても繰り返し着床しない方や、流産を繰り返した方に有用な検査です。
ERA検査を行うことで、胚移植のタイミングを個別に最適化することができ、無駄な治療を避けることができるため、治療の効果を最大化することが可能です。
03. EMMA/ALICE(エマ/アリス)検査
EMMA(Endometrial Microbiome Metagenomic Analysis)検査とALICE(Analysis of Low Inflammation in Chronic Endometritis)検査は、2つ同時に行う検査で、前述のERA検査と同時に行うこともおすすめの検査です。
EMMA検査では、子宮内膜を採取し遺伝子解析をして子宮内の細菌バランスを調べます。ALICE検査では、慢性子宮内膜炎を引き起こす病原菌の有無を調べます。
EMMA/ALICE検査の重要性
子宮内の細菌バランスが乱れると、胚の着床環境が悪化し、妊娠に至らないことがあります。また流産の原因にもなります。EMMA/ALICE検査により、子宮内膜の細菌バランスの状態を詳細に把握することができ、感染症や炎症のリスクを知ることができます。これにより、必要な治療を迅速に行い、妊娠に適した子宮内環境を整えることが可能です。妊娠率の向上と流産率の低下に寄与する検査なので、特に胚移植を行っても2回以上妊娠しない場合や、2回以上流産歴がある場合に検査することをおすすめします。
04. 子宮内フローラ検査
前述のEMMA検査と調べる内容はほぼ一緒です。しかし、EMMA検査は海外を拠点とするアイジェノミクス社が提供している検査ですが、子宮内フローラ検査は日本国内にあるVarinos社が提供している検査です。国内で完結する検査なので、費用が少し安く済みます。
子宮内フローラ検査の重要性
子宮内フローラ(子宮内の細菌叢)のバランスが乱れると、妊娠にとって不利な環境となります。子宮内フローラ検査により、細菌のバランスを知って適切な治療を行うことにより、妊娠率が向上し、流産率が低下します。
05. ザイモート(膜構造を用いた精子選別)
ザイモート(ZyMot)は、良好な精子を選別する技術です。従来の遠心分離機を使った方法とは異なり、精子へのダメージを最小限に抑えながら、より質の高い精子を選別できる点が特徴です。
ザイモートの特徴と従来の方法との違い
- 遠心分離機を使用しない: 従来の方法は、遠心分離機を使って精液を急速回転させて精子を分けるため、精子に物理的なダメージを与えてしまう可能性が高い方法でした。ザイモートは、遠心分離機を使わず、特殊なフィルターと培養液を用いて精子を選別するため、精子への物理的ダメージを軽減できます。
- DNA断片化率の低減: 遠心分離によるダメージは、精子のDNAを断片化させる原因となります。ザイモートは、DNA断片化率が低い精子を選別できるため、受精卵の質の向上につながると期待されています。
- 運動性の高い精子の選択: ザイモートは、運動性の高い精子を効率的に選択することができます。運動性の高い精子は、卵子との受精能力が高いと考えられています。
ザイモートのメリット・デメリット
- 精子へのダメージが少ない: 精子へのダメージが少なく、より自然な状態で精子を選別できます。
- 胚の質の向上: DNA断片化率が低く、運動性の高い精子を使用することで、胚の質が向上する可能性があります。
- 着床率の向上: 胚の質が向上することで、着床率が上がる可能性が高まります。
- 費用: 保険適用外のため、自費診療となります。
- 全ての不妊治療施設で実施されていない: 先進医療実施要件を満たしていない施設ではザイモートを取り扱っていない場合があります。
06. β2GPIネオセルフ抗体検査
不育症・不妊症の治療を補助する新しい検査法です。
β2GPIネオセルフ抗体は、血管の炎症を引き起こすことで不育症・不妊症の原因となり得ます。採血した血液から β2GPIネオセルフ抗体を検出します。
検査陽性の場合は適切な治療を受けていただくことで妊娠率・生児獲得率が改善する可能性があります。

β2GPIネオセルフ抗体検査は反復着床不全および子宮内膜症に罹患している不妊症の方の約30%、原因不明の不育症の方の約20%が陽性となることが確認されています。
引用:K. Tanimura et al., Arthritis & Rheumatology (2020)を加工してAOI Biosciences作成,Y. Ono et al., Journal of Reproductive Immunology (2023)を加工してAOI Biosciences作成
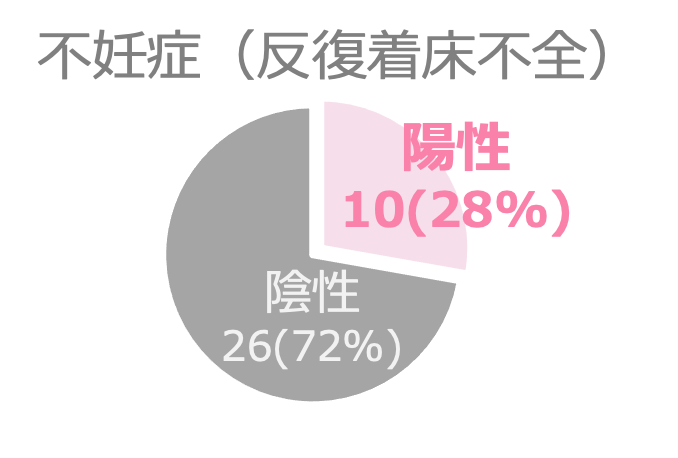
β2GPIネオセルフ抗体検査は、反復着床不全に罹患している不妊症の方の28%で陽性となることが確認されています。
引用:Y. Ono et al., Journal of Reproductive Immunology (2023)を加工してAOI Biosciences作成
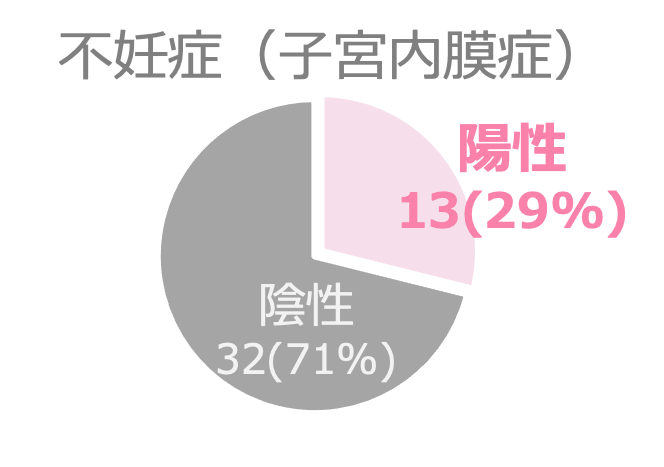
β2GPIネオセルフ抗体検査は、子宮内膜症に罹患している不妊症の方の29%で陽性となることが確認されています。
引用:Y. Ono et al., Journal of Reproductive Immunology (2023)を加工してAOI Biosciences作成
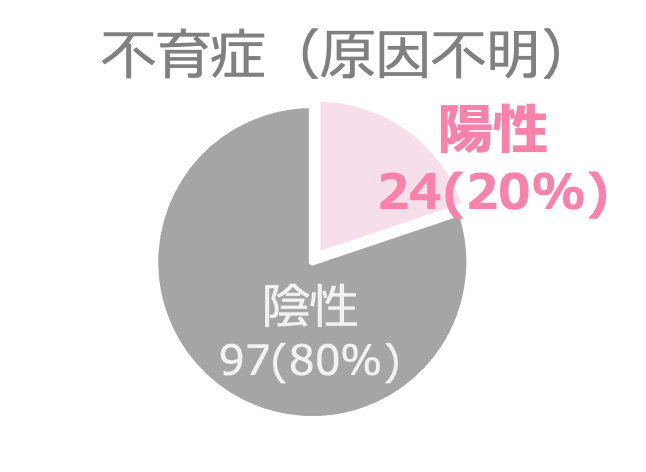
β2GPIネオセルフ抗体検査は、原因不明の不育症の方の20%で陽性となることが確認されています。
引用:K. Tanimura et al., Arthritis & Rheumatology (2020)を加工してAOI Biosciences作成
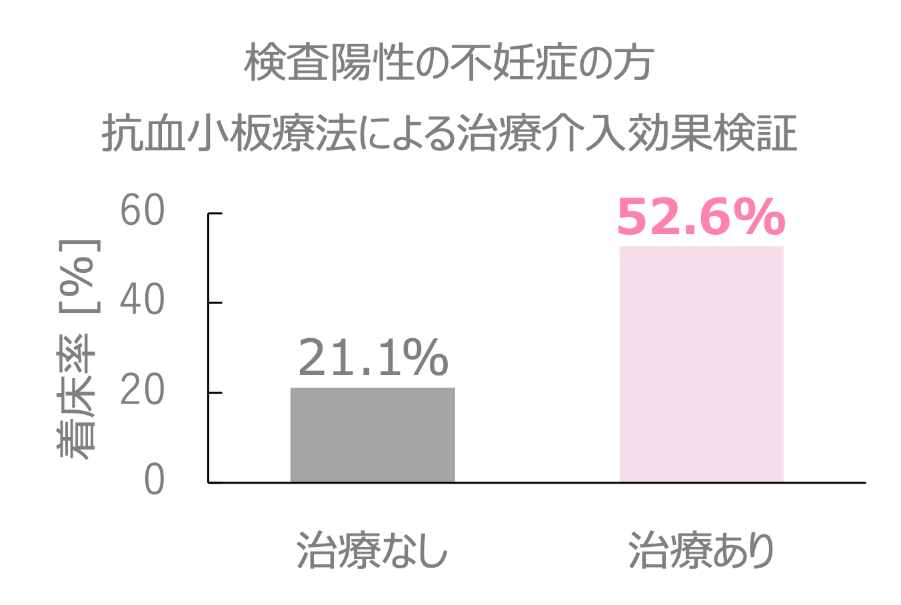
検査陽性の不妊症の方では、抗血小板療法により着床率が31%程度増加する研究成果が報告されています。
引用:第67回生殖医学会総会「不妊症における抗β2GPI/HLA-DR抗体(ネオセルフ抗体)の意義について」を加工してAOI Biosciences作成
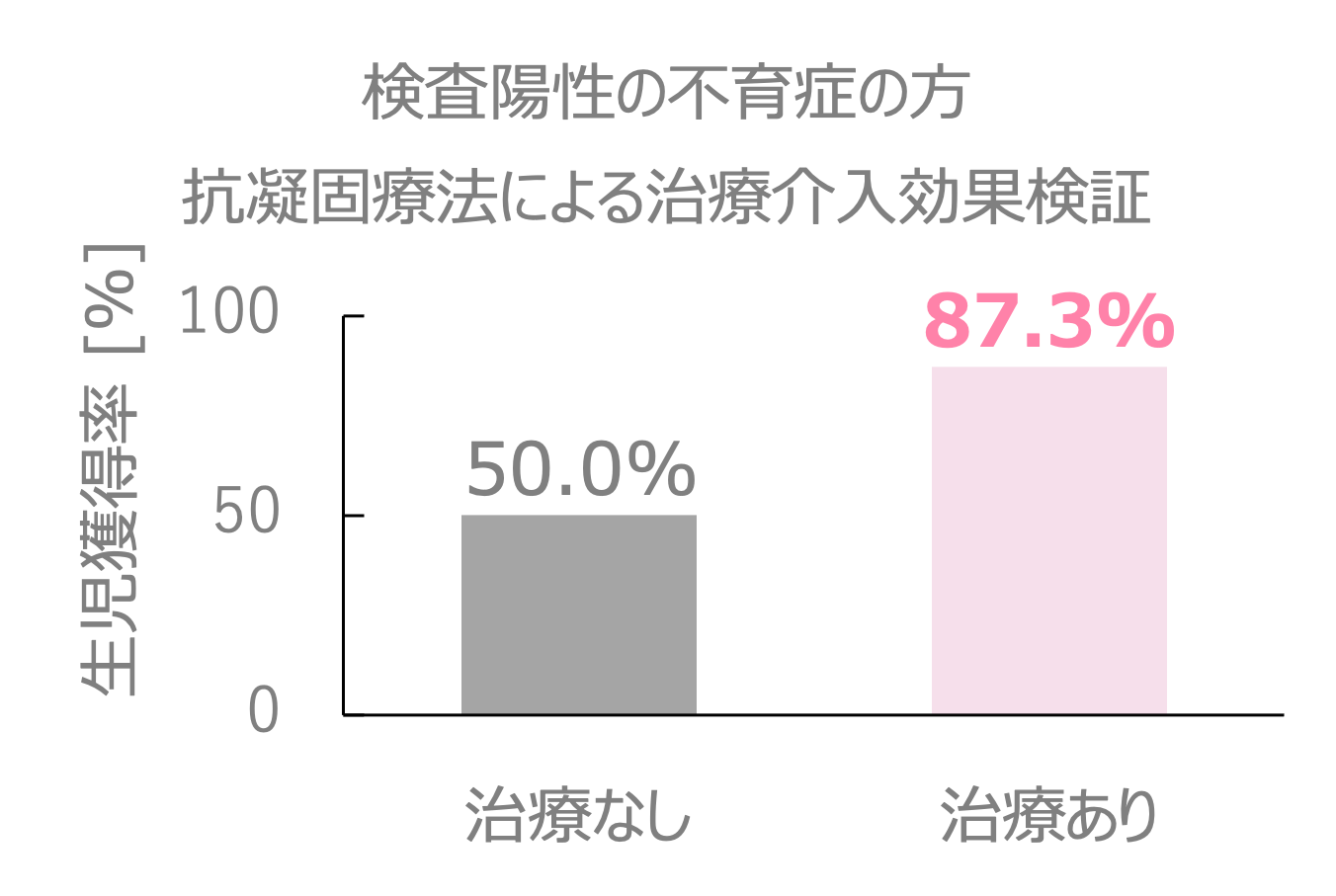
検査陽性の不育症の方では、抗凝固療法により生児獲得率が37%程度増加する研究成果が報告されています。
引用: K. Tanimura et al., Frontiers in Immunology (2024)を加工してAOI Biosciences作成